恖岺摟愅丂 丂撪梕偼姵幰偝傫岦偗偱偼偁傝傑偣傫丄偁傞堛椕娭學幰偐傜乽摐擜昦傪偁傑偔尒偰偄傞曽偵懳偟偰丒丒丒乿
丂偺偍尵梩偲傾僪僶僀僗偵傛傞傕偺偱偡丅丂
偁傞昦堾偺摟愅堛巘偺尵梩
丂恖岺摟愅椕朄傪摫擖偝傟偨姵幰偝傫偺恖惗傪栰媴偱椺偊傞側傜偽乽俀傾僂僩枮椲偲摨偠側偺偱偡乿偲丄
丂僺僢僠儍乕偼姵幰偝傫帺怣丂庣旛偼堛椕僗僞僢僼偲壠懓側偺偱偡偹丅
丂媡揮偝傛側傜儂乕儉儔儞傪懪偨傟偨傜丒丒丒
嵟怴丄擔杮摟愅堛妛夛偺挷嵏
丂俀侽侽侾擭枛偺丄摟愅姵幰憤悢偼俀侾俋丆侾俉俁恖偱丄俀侽侽侾擭偵摟愅傪偼偠傔偨姵幰悢偼俁俁丆俀係俁恖
偱丄巰朣幰悢偼侾俋丆俉俆侽恖偱偡丅摟愅姵幰偼枅擭侾枩恖偢偮憹壛偟偮偯偗偰偄傞挷嵏寢壥偱偡丅
丂侾侽擭埲忋摟愅傪懕偗偰偄傞姵幰偼俆侽丆俁係俆恖丄俇俆嵨埲忋偺姵幰偼係侽亾傪挻偊丄崅楊壔幮夛偼偙偙偵
傕斀塮偝傟偰偄傑偡丅夘岇傪昁梫偲偡傞姵幰丄挿婜擖堾傪昁梫偲偡傞姵幰丄廳暋忈奞偵嬯偟傓姵幰偑憹偊偮偮
偁傝傑偡丅俀侽侽侽擭係寧偐傜夘岇曐尟惂搙偑僗僞乕僩偟傑偟偨偑丄廡俀丄俁夞摟愅偺偨傔捠堾夘彆丄摟愅堛椕
椉曽壜擻側夘岇巤愝側偳偙偺惂搙偱偼幚尰偼偝傟偰偼偄傑偣傫丅
丂挿婜摟愅偵傛傞崌暪徢偼丄崪娭愡忈奞丄昻寣丄恡憻偼寣塼偺惗嶻偵傕怺偔娭傢偭偰偄傞偺偱偡丅崪傕惼偔側傝
恖岺崪傪昁梫偲偟傑偡丄椺偲偟偰偼曕偄偰偄偨偩偗偱崪愜偟恖岺崪偵棅偭偨曽傕偄傑偡丅
丂乽寈崘乿嬤擭偱偼丂摐擜昦傪尨幘姵偲偡傞姵幰偑媫憹偟丄摟愅摫擖姵幰偺侾埵偵側偭偰偄傑偡丅
摟愅乮恖岺恡憻乯偲偼丠丂
丂撪梕偼姵幰偝傫岦偗偱偼偁傝傑偣傫丄偁傞堛椕娭學幰偐傜乽摐擜昦傪偁傑偔尒偰偄傞曽偵懳偟偰丒丒丒乿
丂偺偍尵梩偲傾僪僶僀僗偵傛傞傕偺偱偡丅丂
偁傞昦堾偺摟愅堛巘偺尵梩
丂恖岺摟愅椕朄傪摫擖偝傟偨姵幰偝傫偺恖惗傪栰媴偱椺偊傞側傜偽乽俀傾僂僩枮椲偲摨偠側偺偱偡乿偲丄
丂僺僢僠儍乕偼姵幰偝傫帺怣丂庣旛偼堛椕僗僞僢僼偲壠懓側偺偱偡偹丅
丂媡揮偝傛側傜儂乕儉儔儞傪懪偨傟偨傜丒丒丒
嵟怴丄擔杮摟愅堛妛夛偺挷嵏
丂俀侽侽侾擭枛偺丄摟愅姵幰憤悢偼俀侾俋丆侾俉俁恖偱丄俀侽侽侾擭偵摟愅傪偼偠傔偨姵幰悢偼俁俁丆俀係俁恖
偱丄巰朣幰悢偼侾俋丆俉俆侽恖偱偡丅摟愅姵幰偼枅擭侾枩恖偢偮憹壛偟偮偯偗偰偄傞挷嵏寢壥偱偡丅
丂侾侽擭埲忋摟愅傪懕偗偰偄傞姵幰偼俆侽丆俁係俆恖丄俇俆嵨埲忋偺姵幰偼係侽亾傪挻偊丄崅楊壔幮夛偼偙偙偵
傕斀塮偝傟偰偄傑偡丅夘岇傪昁梫偲偡傞姵幰丄挿婜擖堾傪昁梫偲偡傞姵幰丄廳暋忈奞偵嬯偟傓姵幰偑憹偊偮偮
偁傝傑偡丅俀侽侽侽擭係寧偐傜夘岇曐尟惂搙偑僗僞乕僩偟傑偟偨偑丄廡俀丄俁夞摟愅偺偨傔捠堾夘彆丄摟愅堛椕
椉曽壜擻側夘岇巤愝側偳偙偺惂搙偱偼幚尰偼偝傟偰偼偄傑偣傫丅
丂挿婜摟愅偵傛傞崌暪徢偼丄崪娭愡忈奞丄昻寣丄恡憻偼寣塼偺惗嶻偵傕怺偔娭傢偭偰偄傞偺偱偡丅崪傕惼偔側傝
恖岺崪傪昁梫偲偟傑偡丄椺偲偟偰偼曕偄偰偄偨偩偗偱崪愜偟恖岺崪偵棅偭偨曽傕偄傑偡丅
丂乽寈崘乿嬤擭偱偼丂摐擜昦傪尨幘姵偲偡傞姵幰偑媫憹偟丄摟愅摫擖姵幰偺侾埵偵側偭偰偄傑偡丅
摟愅乮恖岺恡憻乯偲偼丠丂 丂侾丏擜撆慺乮榁攑暔乯傪庢傝彍偔丅
丂俀丏梋暘側悈暘乮擜偲側傞傋偒乯傪庢傝彍偔丅
丂俁丏揹夝幙乮僀僆儞乯傪惍偊傞丅晄懌暘偼摟愅塼偐傜曗媼偱偒傞丅
丂係丏寣塼倫俫乮巁惈偐傾儖僇儕惈偐乯偺挷惍乮摟愅塼偱乯傪偡傞丅
丂俆丏彍悈検偺寁嶼
丂丂丂憹偊偨暘乮倣倢乯亄晧壸彍悈検乮倣倢乯亖崱擔偺彍悈検乮倣倢乯亐摟愅帪娫亖彍悈棪
丂俇丏摟愅椕朄偺晧扴嬥
丂丂丂尰嵼偼侾儢寧乽侾枩墌乿偱怘旓偼暿偱偡丅
偄偮摟愅傪偼偠傔傞偺偐丠丠乮摐擜昦惈恡徢偺応崌乯
丂丂摐擜昦惈恡徢偺応崌偼憗傔偵摟愅椕朄傪摫擖偡傞孹岦偵偁傝傑偡丅
丂枬惈恡晄慡偲尵偆偺偼寣惔僋儗傾僠僯儞擹搙偑俀倣倗/倓倢埲忋偺忬懺偑帩懕偟偨応崌傪尵偄傑偡丅
偙傟偼恡婡擻偑俁侽亾乣侾侽亾掱搙偵掅壓偟侾侽亾偱偼偡偱偵擜撆徢偑尰傟巒傔傑偡丅
丂仠摐擜昦偺応崌丂
丂侾丏擜撆慺乮榁攑暔乯傪庢傝彍偔丅
丂俀丏梋暘側悈暘乮擜偲側傞傋偒乯傪庢傝彍偔丅
丂俁丏揹夝幙乮僀僆儞乯傪惍偊傞丅晄懌暘偼摟愅塼偐傜曗媼偱偒傞丅
丂係丏寣塼倫俫乮巁惈偐傾儖僇儕惈偐乯偺挷惍乮摟愅塼偱乯傪偡傞丅
丂俆丏彍悈検偺寁嶼
丂丂丂憹偊偨暘乮倣倢乯亄晧壸彍悈検乮倣倢乯亖崱擔偺彍悈検乮倣倢乯亐摟愅帪娫亖彍悈棪
丂俇丏摟愅椕朄偺晧扴嬥
丂丂丂尰嵼偼侾儢寧乽侾枩墌乿偱怘旓偼暿偱偡丅
偄偮摟愅傪偼偠傔傞偺偐丠丠乮摐擜昦惈恡徢偺応崌乯
丂丂摐擜昦惈恡徢偺応崌偼憗傔偵摟愅椕朄傪摫擖偡傞孹岦偵偁傝傑偡丅
丂枬惈恡晄慡偲尵偆偺偼寣惔僋儗傾僠僯儞擹搙偑俀倣倗/倓倢埲忋偺忬懺偑帩懕偟偨応崌傪尵偄傑偡丅
偙傟偼恡婡擻偑俁侽亾乣侾侽亾掱搙偵掅壓偟侾侽亾偱偼偡偱偵擜撆徢偑尰傟巒傔傑偡丅
丂仠摐擜昦偺応崌丂 丂丂丂侾丏崌暪徢偑懡偄丅
丂丂丂俀丏傓偔傒丂堨悈徢忬偑惗偠傗偡偄丅
丂丂丂俁丏摐擜昦惈栐枌徢偑埆壔偟傗偡偄丅
丂丂丂係丏堓挵忈奞丂婲棫惈掅寣埑傪惗偠傗偡偄丅
丂丂丂俆丏寣惔僋儗傾僠僯儞偑掅傔傪帵偡偙偲偑懡偄丅
丂偙偺條側忬懺偱摐擜昦惈恡徢埲奜偺姵幰偝傫偲堘偄専嵏寢壥偺抣偑偁傑傝埆偔側偔偰傕摟愅傪
奐巒偡傞昁梫偑偁傞偲偺帠偱偡丅怱婡擻掅壓丂摦柆峝壔偺掱搙偵傛傝僔儍儞僩偺嶌惉偑崲擄側帪
偼暊枌摟愅乮俠俙俹俢乯傪慖戰偝傟傞偦偆偱偡丅
丂丂丂埲壓摟愅曽朄
丂俠俙俹俢埲奜偼廡俁夞捠堾偟丄捠忢侾夞係乣俆帪娫偺摟愅帪娫偱偡丅
丂丂俫俢丒丒丒丒丒寣塼摟愅亜傠夁偲悈暘彍嫀丅彫偝側暔幙彍嫀偵偡偖傟傞偑丂兝俀俵俧側偳偺戝偒側暔幙傪
丂丂丂丂丂丂丂丂丂丂丂丂丂丂彍嫀乮僟僀傾儔僀僓乕偺恑曕偵傛傝夵慞壜乯偟偵偔偄寚揰偁傝丅
丂丂俫俥丒丒丒丒丒寣塼傠夁亜傠夁偺傒偱拁愊暔幙傪懱奜偵弌偣傞丅俫俢偺寚揰傪柍偔偟偨曽幃偱偡偑
丂丂丂丂丂丂丂丂丂丂丂丂丂丂帯椕帪娫偑挿偄寚揰偑偁傝傑偡丅
丂丂俫俢俥丒丒丒丒寣塼摟愅傠夁亜俫俢丄俫俥傪摨帪偵峴偆帯椕朄偱偡丅丂
丂丂俠俙俹俢丒丒丒暊枌摟愅亜僇僥乕僥儖傪暊嬝偵屌掕偟傑偡丅捠忢嵼戭帯椕偑峴傢傟偍暊偺敿摟柧枌乮暊枌乯
丂丂丂丂丂丂丂丂丂丂丂丂丂丂傪摟愅枌偲偟偰棙梡偟傑偡丅侾擔係乣俇夞暊枌撪偺摟愅塼傪岎姺偟傑偡丅
懱撪偵悈暘偑懡偔偨傑傞偲偳偆側傞偐丠
丂傓偔傒丄寣埑忋徃丄奝偑弌傞丄怮傞偲懅嬯偟偄丄側偳丅
兝俀俵俧偲偼丠乮兝俀儈僋儘僌儘僽儕儞偼傾儈儘僀僪僞儞僷僋幙乯丂
丂丂丂侾丏崌暪徢偑懡偄丅
丂丂丂俀丏傓偔傒丂堨悈徢忬偑惗偠傗偡偄丅
丂丂丂俁丏摐擜昦惈栐枌徢偑埆壔偟傗偡偄丅
丂丂丂係丏堓挵忈奞丂婲棫惈掅寣埑傪惗偠傗偡偄丅
丂丂丂俆丏寣惔僋儗傾僠僯儞偑掅傔傪帵偡偙偲偑懡偄丅
丂偙偺條側忬懺偱摐擜昦惈恡徢埲奜偺姵幰偝傫偲堘偄専嵏寢壥偺抣偑偁傑傝埆偔側偔偰傕摟愅傪
奐巒偡傞昁梫偑偁傞偲偺帠偱偡丅怱婡擻掅壓丂摦柆峝壔偺掱搙偵傛傝僔儍儞僩偺嶌惉偑崲擄側帪
偼暊枌摟愅乮俠俙俹俢乯傪慖戰偝傟傞偦偆偱偡丅
丂丂丂埲壓摟愅曽朄
丂俠俙俹俢埲奜偼廡俁夞捠堾偟丄捠忢侾夞係乣俆帪娫偺摟愅帪娫偱偡丅
丂丂俫俢丒丒丒丒丒寣塼摟愅亜傠夁偲悈暘彍嫀丅彫偝側暔幙彍嫀偵偡偖傟傞偑丂兝俀俵俧側偳偺戝偒側暔幙傪
丂丂丂丂丂丂丂丂丂丂丂丂丂丂彍嫀乮僟僀傾儔僀僓乕偺恑曕偵傛傝夵慞壜乯偟偵偔偄寚揰偁傝丅
丂丂俫俥丒丒丒丒丒寣塼傠夁亜傠夁偺傒偱拁愊暔幙傪懱奜偵弌偣傞丅俫俢偺寚揰傪柍偔偟偨曽幃偱偡偑
丂丂丂丂丂丂丂丂丂丂丂丂丂丂帯椕帪娫偑挿偄寚揰偑偁傝傑偡丅
丂丂俫俢俥丒丒丒丒寣塼摟愅傠夁亜俫俢丄俫俥傪摨帪偵峴偆帯椕朄偱偡丅丂
丂丂俠俙俹俢丒丒丒暊枌摟愅亜僇僥乕僥儖傪暊嬝偵屌掕偟傑偡丅捠忢嵼戭帯椕偑峴傢傟偍暊偺敿摟柧枌乮暊枌乯
丂丂丂丂丂丂丂丂丂丂丂丂丂丂傪摟愅枌偲偟偰棙梡偟傑偡丅侾擔係乣俇夞暊枌撪偺摟愅塼傪岎姺偟傑偡丅
懱撪偵悈暘偑懡偔偨傑傞偲偳偆側傞偐丠
丂傓偔傒丄寣埑忋徃丄奝偑弌傞丄怮傞偲懅嬯偟偄丄側偳丅
兝俀俵俧偲偼丠乮兝俀儈僋儘僌儘僽儕儞偼傾儈儘僀僪僞儞僷僋幙乯丂 丂惓忢抣偼侽丏俉乣侾丏俉倣倗乛倓倢偱偡偑摟愅姵幰偝傫偼惓忢抣乣俆侽倣倗乛倓倢慜屻偵払偟傑偡丅
丂恡憻偱夡偝傟傞抈敀幙偺侾偮偱寬峃側恖偼擜偲偟偰攔煏偝傟傑偡偑摟愅姵幰偝傫偼懱撪偺娫愙側偳偵
捑拝偟偰捝傒傪敽偭偨傝怓乆側徢忬傪堷偒婲偙偡摟愅姵幰偝傫摿桳偺幘姵乽摟愅傾儈儘僀僪乕僔僗乿傪
敪惗偟傗偡偔側傝傑偡丅乽捑拝偟傗偡偄晹暘丄銯丒崪丒娭愡乿梊杊偼塣摦乮懱傪摦偐偡乯傗栻暔椕朄偱
旕僗僥儘僀僪宯峈墛嵻傗暃恡旂幙僗僥儘僀僪嵻乮堓挵忈奞偺暃嶌梡偁傝乯側偳偱恑峴傪梷偊傑偡丅
丂
撪僔儍儞僩乮僽儔僢僪傾僋僙僗乯
丂嵟傕峀偔梡偄傜傟偰偄傑偡丅捠忢偼丄榬偺乽烎崪摦柆乿偲乽烎懁旂惷柆乿偲傪旂壓偱偮側偓夛傢偣偰嶌傞丅
丂棙揰丗暵嵡丄姶愼偺婋尟彮側偄丄挿婜娫巊梡壜擻丅
丂惓忢抣偼侽丏俉乣侾丏俉倣倗乛倓倢偱偡偑摟愅姵幰偝傫偼惓忢抣乣俆侽倣倗乛倓倢慜屻偵払偟傑偡丅
丂恡憻偱夡偝傟傞抈敀幙偺侾偮偱寬峃側恖偼擜偲偟偰攔煏偝傟傑偡偑摟愅姵幰偝傫偼懱撪偺娫愙側偳偵
捑拝偟偰捝傒傪敽偭偨傝怓乆側徢忬傪堷偒婲偙偡摟愅姵幰偝傫摿桳偺幘姵乽摟愅傾儈儘僀僪乕僔僗乿傪
敪惗偟傗偡偔側傝傑偡丅乽捑拝偟傗偡偄晹暘丄銯丒崪丒娭愡乿梊杊偼塣摦乮懱傪摦偐偡乯傗栻暔椕朄偱
旕僗僥儘僀僪宯峈墛嵻傗暃恡旂幙僗僥儘僀僪嵻乮堓挵忈奞偺暃嶌梡偁傝乯側偳偱恑峴傪梷偊傑偡丅
丂
撪僔儍儞僩乮僽儔僢僪傾僋僙僗乯
丂嵟傕峀偔梡偄傜傟偰偄傑偡丅捠忢偼丄榬偺乽烎崪摦柆乿偲乽烎懁旂惷柆乿偲傪旂壓偱偮側偓夛傢偣偰嶌傞丅
丂棙揰丗暵嵡丄姶愼偺婋尟彮側偄丄挿婜娫巊梡壜擻丅
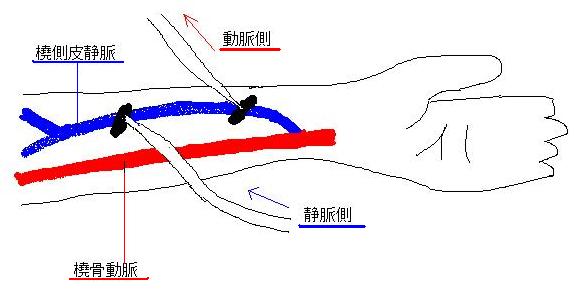 丂僔儍儞僩俙倁偲偼丠丂俙偼摦柆偺乽倎値丂倎倰倲倕倰倷乿偱丂倁偼惷柆偺乽倎丂倴倕倝値乿偺堄枴偱偡丅
僪儔僀僂僄僀僩
丂怱憻斾乮俠俿俼乯偲偼丠埲壓偺幨恀偱愢柧偟傛偆丅
丂僔儍儞僩俙倁偲偼丠丂俙偼摦柆偺乽倎値丂倎倰倲倕倰倷乿偱丂倁偼惷柆偺乽倎丂倴倕倝値乿偺堄枴偱偡丅
僪儔僀僂僄僀僩
丂怱憻斾乮俠俿俼乯偲偼丠埲壓偺幨恀偱愢柧偟傛偆丅
 嫻晹偺儗儞僩僎儞幨恀偱寁嶼偟傑偡丅
丂丂丂丂寁嶼幃偼丂俛亄俠乛俙亊侾侽侽亖怱憻斾乮亾乯偱媮傔傑偡丅
丂僪儔僀僂僄僀僩傪寛傔傞堊傛偔巊傢傟傞巜昗偱偡丅怱憻斾偼俆侽亾埲壓偱偁傞偙偲傪栚昗偵僪儔僀僂僄僀僩
傪寛傔傑偡丅寚揰偲偟偰偼姵幰偝傫偵怱旍戝丄怱幘姵偑偁傞偲揔墳弌棃傑偣傫丅
丂彍悈検偺寁嶼
乮憹壛偟偨懱廳倠倗乯亄乮摟愅拞偺悈暘愛庢検倣倢乯亖乮彍悈検倣倢乯亐乮摟愅帪娫乯亖乮彍悈棪乯乛倛
丂偙傟傪婎弨偵摟愅傪峴偆丅
丂乽寣埑偑崅偔側偄丄傓偔傒側偄丄摟愅帪掅寣埑偑側偄乿偙偺忦審傪枮偨偡懱廳偱偡丅
丂僪儔僀僂僄僀僩寛掕偺巜昗丄怱嫻斾偑俆侽亾埲壓偱偁傞偙偲傪栚昗偵寛掕偝傟傑偡丅
丂偙偺懱廳傛傝亄侾丏侽乣侾丏俆倠倗憹偼彍悈検傪侾侽侽侽乣侾俆侽侽乮懡偄恖偼亄俁丏侽乣係丏侽倠倗憹偱偡乯
丂偁傑傝憹傗偡偲摟愅傕嬯偟偄偦偆偱偡丅乮廡嶰夞摟愅偺俢曣乯
椺丗怘帠偐傜偺悈暘侾俇侽侽倣俴亅弌傞悈暘俋侽侽倣俴亖俈侽侽倣俴偑懱偵巆傝懱廳偑憹壛偡傞偺丅
丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂乮仾擜偵偮偄偰偼侽倣俴乯
丂懱廳娗棟偑廳梫側偺偼丄姵幰偝傫偺崌暪徢傪杊偖偨傔偵戝愗側偙偲偱偡丅幚嵺偼丂偐側傝恏偔偰戝曄側帠偱偡丅
憹壛偟偨懱廳偼擜偵惉傞傋偒悈暘偱摟愅偱彍嫀偱偒傑偡偑丄夁搙偺懱廳憹壛偼怱憻偵晧扴傪偐偗丄崅寣埑偵側傝
怱晄慡偺嵟戝偺婋尟場巕偵側傝傑偡丅
丂摟愅娫偺懱廳憹壛偼俇亾傪挻偊側偄偙偲丄挻偊傞偲巰朣儕僗僋偑憹壛偟傑偡丅摟愅娫偺懱廳憹壛偼俀擔偁偒偺
応崌偱傕俆亾埲撪偑朷傑偟偄偲峫偊傜傟傑偡丅
丂恖娫偺懱偼丄墫暘乮墫壔僫僩儕僂儉乯傪懡偔愛庢偡傞偲寣塼拞偺墫暘乮墫壔僫僩儕僂儉乯擹搙偑忋徃偟丄偙傟傪尦偵
栠偦偆偲偟岮偺妷偒偲偟偰尰傟傑偡丄恡憻偑惓忢側傜椙偄偺偱偡偑摟愅姵幰偝傫偼懱廳偺忋徃偵偮側偑傝傑偡丅
丂堦斒揑偵丄摟愅姵幰偝傫偼侾擔偺墫暘愛庢検偺棟憐偼丄俇倗埵偱偡丅
丂仸恌抐僐乕僫乕偺乽僪儔僀僂僄僀僩丠乿偵寁嶼婡偑偛偞偄傑偡丅
偐備傒偺尨場
丂崅楊幰傗摐擜昦傪崌暪偟偰偄傞姵幰偝傫偵懡偄偲暦偄偰偍傝傑偡丅
丂擜撆徢暔幙偺拁愊丄寣惔僇儖僔僂儉偲儕儞偺抣偑懡偄丄暃峛忬態儂儖儌儞偑懡偄丄奺庬僟僀傾儔僀僓乕丄
丂僥乕僾傾儗儖僊乕側偳丅庤懌傗懡偔偼慡恎偵偐備傒丅丂
僟僀傾儔僀僓乕乮摟愅婍乯
丂愄偺僟僀傾儔僀僓乕乮徍榓係俈乣係俋擭崰乯偼僉乕儖宆僟僀傾儔僀僓乕偱偟偨丅偙偄偮偼暥朳嬶揦偐傜僙儘僴儞枌傪
峸擖偟丂儂儖儅儕儞偱徚撆偟丄惗棟怘墫悈偱儂儖儅儕儞傪愻偄棳偟丄埑僥僗僩偱僙儘僴儞枌偵寠偑奐偄偰偄側偄偐傪
僥僗僩偟崌奿偟偨暔偩偗傪巊梡偡傞傗傝曽偱偟偨丅巗斕昳偱偡偐傜摉慠丂彍悈傗摟愅岠棪傕埆偐偭偨丅
丂尰嵼偼丄墌摏宆偱懡悢偺拞嬻巺偱峔惉偝傟丂嵶偄拞嬻巺偺拞傪寣塼偑棳傟丄廃曈傪摟愅塼偑棳傟偰晄弮暔側偳偼
摟愅塼偺拞傊弌偰備偒傑偡丅
丂彫妛峑偺棟壢偱悈憛偵嵒摐悈乮崅擹搙乯偲偨偩偺悈偺娫偵僙儘僴儞傪擖傟偨幚尡傪偟傑偟偨偹丅
寢壥偼嵒摐悈乮嵒摐偺暘巕乯偑僙儘僴儞傪捠夁偟擹搙偑摨偠偵側傝傑偟偨丄怹摟埑偱偡偹丅
丂偙偺尨棟傪棙梡偟寣塼傪傠夁偟偰偄傞栿偱偡丅僴僀乮堦尵丗崅偄強偐傜掅偄強傊偱偡偹乯
摟愅塼
丂惓忢側寣塼偵嬤偄揹夝幙傪庡惉暘偲偟偨塼偱擹弅偝傟偨尨塼傪張棟偟偨悈摴悈偱婓庍偟偰嶌傝傑偡丅摟愅巤愝偺
擭娫悈摴悈偺巊梡検偼朿戝側検偱偡丅尰嵼丄廳憘摟愅塼乮悈巁壔僫僩儕僂儉乯偑峀偔巊梡偝傟偰偄傑偡丅巁惈偺
寣塼傪曗惓偡傞傾儖僇儕壔嵻偲偟偰丄懱偲摨偠廳憘傪梡偄偨塼偱丄摟愅拞偺晄夣側徢忬傪彮側偔偟傑偡丅
丂徍榓係俈乣係俋擭崰偼丄傾僙僥乕僩偲僽僪僂摐偵揹夝幙傪壛偊偨塼偱丄懱廳偑侾倠倗憹壛偱傕侾俀帪娫摟愅偱傕
彍悈偑崲擄偱偟偨丅岠棪傪忋偘傛偆偲僫僩儕僂儉乮尰嵼偼廳憘摟愅塼乯傪巊梡偡傞偲懱撪偵怘墫偑棴傑傝堨悈忬懺偵
側傞偺偱巊偊側偄丅尰嵼偺摟愅帪娫偼係帪娫偱偡丅
丂僔儍儞僩偵懢偄恓偝偟偰恖岺恡憻偱寣塼鄅夁丅乮嵟掅堦擔巐帪娫寣塼鄅夁乯
偱傕丂恖岺摟愅傪庴偗偰傕寣塼偼偒傟偄偵側傞偑嵶朎撪傑偱偼偒傟偄偵偱偒側偄丄乮悢帪娫偱俛倀俶摍偼憹偊偰偔傞乯
丂丂偩偐傜懱偵曄挷偑弌偰偔傞丅乮醳傒丄捝傒丄摍丅兝俀俵俧偺抣偑崅偔側傞丄摟愅偺暃嶌梡偩偦偆偱偡乯
丂丂丂偁偲丂摟愅偺屻僔儍儞僩偐傜戝弌寣側傫偰帠傕桳傝傑偡偹丅乮寣塼傪嬅屌偝偣側偄栻偺塭嬁乯
丂挿擭摟愅傪懕偗偰偄傞偲怱憻偵晧扴偑偐偐偭偰偔傞丄怱憻偑擜傪弌偣偲柦椷偟偰傕恡憻偼偦傟偵摎偊傜傟側偄丄
丂丂丂丂寢壥晄惍柆敪惗丄儁乕僗儊乕僇乕摫擖丅怱憻偵悈偑棴傑傞偲椙偔暦偔丅
仩摟愅姵幰偱偁傞変偑俢桭乮摨媺惗乯偺択榖
乽摟愅摫擖屻偼僇僫儕墯傓偤乿乽晽幾傂偔偲懱挷僈僞僈僞偩悈朿傟偵側傞乿乽懌偺崪恖岺崪偩傛帪乆奜傟傞捝偰乣傫偩乿
乽庰傕偨偽偙傕懡彮傗偭偰傞傛乿
嫻晹偺儗儞僩僎儞幨恀偱寁嶼偟傑偡丅
丂丂丂丂寁嶼幃偼丂俛亄俠乛俙亊侾侽侽亖怱憻斾乮亾乯偱媮傔傑偡丅
丂僪儔僀僂僄僀僩傪寛傔傞堊傛偔巊傢傟傞巜昗偱偡丅怱憻斾偼俆侽亾埲壓偱偁傞偙偲傪栚昗偵僪儔僀僂僄僀僩
傪寛傔傑偡丅寚揰偲偟偰偼姵幰偝傫偵怱旍戝丄怱幘姵偑偁傞偲揔墳弌棃傑偣傫丅
丂彍悈検偺寁嶼
乮憹壛偟偨懱廳倠倗乯亄乮摟愅拞偺悈暘愛庢検倣倢乯亖乮彍悈検倣倢乯亐乮摟愅帪娫乯亖乮彍悈棪乯乛倛
丂偙傟傪婎弨偵摟愅傪峴偆丅
丂乽寣埑偑崅偔側偄丄傓偔傒側偄丄摟愅帪掅寣埑偑側偄乿偙偺忦審傪枮偨偡懱廳偱偡丅
丂僪儔僀僂僄僀僩寛掕偺巜昗丄怱嫻斾偑俆侽亾埲壓偱偁傞偙偲傪栚昗偵寛掕偝傟傑偡丅
丂偙偺懱廳傛傝亄侾丏侽乣侾丏俆倠倗憹偼彍悈検傪侾侽侽侽乣侾俆侽侽乮懡偄恖偼亄俁丏侽乣係丏侽倠倗憹偱偡乯
丂偁傑傝憹傗偡偲摟愅傕嬯偟偄偦偆偱偡丅乮廡嶰夞摟愅偺俢曣乯
椺丗怘帠偐傜偺悈暘侾俇侽侽倣俴亅弌傞悈暘俋侽侽倣俴亖俈侽侽倣俴偑懱偵巆傝懱廳偑憹壛偡傞偺丅
丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂乮仾擜偵偮偄偰偼侽倣俴乯
丂懱廳娗棟偑廳梫側偺偼丄姵幰偝傫偺崌暪徢傪杊偖偨傔偵戝愗側偙偲偱偡丅幚嵺偼丂偐側傝恏偔偰戝曄側帠偱偡丅
憹壛偟偨懱廳偼擜偵惉傞傋偒悈暘偱摟愅偱彍嫀偱偒傑偡偑丄夁搙偺懱廳憹壛偼怱憻偵晧扴傪偐偗丄崅寣埑偵側傝
怱晄慡偺嵟戝偺婋尟場巕偵側傝傑偡丅
丂摟愅娫偺懱廳憹壛偼俇亾傪挻偊側偄偙偲丄挻偊傞偲巰朣儕僗僋偑憹壛偟傑偡丅摟愅娫偺懱廳憹壛偼俀擔偁偒偺
応崌偱傕俆亾埲撪偑朷傑偟偄偲峫偊傜傟傑偡丅
丂恖娫偺懱偼丄墫暘乮墫壔僫僩儕僂儉乯傪懡偔愛庢偡傞偲寣塼拞偺墫暘乮墫壔僫僩儕僂儉乯擹搙偑忋徃偟丄偙傟傪尦偵
栠偦偆偲偟岮偺妷偒偲偟偰尰傟傑偡丄恡憻偑惓忢側傜椙偄偺偱偡偑摟愅姵幰偝傫偼懱廳偺忋徃偵偮側偑傝傑偡丅
丂堦斒揑偵丄摟愅姵幰偝傫偼侾擔偺墫暘愛庢検偺棟憐偼丄俇倗埵偱偡丅
丂仸恌抐僐乕僫乕偺乽僪儔僀僂僄僀僩丠乿偵寁嶼婡偑偛偞偄傑偡丅
偐備傒偺尨場
丂崅楊幰傗摐擜昦傪崌暪偟偰偄傞姵幰偝傫偵懡偄偲暦偄偰偍傝傑偡丅
丂擜撆徢暔幙偺拁愊丄寣惔僇儖僔僂儉偲儕儞偺抣偑懡偄丄暃峛忬態儂儖儌儞偑懡偄丄奺庬僟僀傾儔僀僓乕丄
丂僥乕僾傾儗儖僊乕側偳丅庤懌傗懡偔偼慡恎偵偐備傒丅丂
僟僀傾儔僀僓乕乮摟愅婍乯
丂愄偺僟僀傾儔僀僓乕乮徍榓係俈乣係俋擭崰乯偼僉乕儖宆僟僀傾儔僀僓乕偱偟偨丅偙偄偮偼暥朳嬶揦偐傜僙儘僴儞枌傪
峸擖偟丂儂儖儅儕儞偱徚撆偟丄惗棟怘墫悈偱儂儖儅儕儞傪愻偄棳偟丄埑僥僗僩偱僙儘僴儞枌偵寠偑奐偄偰偄側偄偐傪
僥僗僩偟崌奿偟偨暔偩偗傪巊梡偡傞傗傝曽偱偟偨丅巗斕昳偱偡偐傜摉慠丂彍悈傗摟愅岠棪傕埆偐偭偨丅
丂尰嵼偼丄墌摏宆偱懡悢偺拞嬻巺偱峔惉偝傟丂嵶偄拞嬻巺偺拞傪寣塼偑棳傟丄廃曈傪摟愅塼偑棳傟偰晄弮暔側偳偼
摟愅塼偺拞傊弌偰備偒傑偡丅
丂彫妛峑偺棟壢偱悈憛偵嵒摐悈乮崅擹搙乯偲偨偩偺悈偺娫偵僙儘僴儞傪擖傟偨幚尡傪偟傑偟偨偹丅
寢壥偼嵒摐悈乮嵒摐偺暘巕乯偑僙儘僴儞傪捠夁偟擹搙偑摨偠偵側傝傑偟偨丄怹摟埑偱偡偹丅
丂偙偺尨棟傪棙梡偟寣塼傪傠夁偟偰偄傞栿偱偡丅僴僀乮堦尵丗崅偄強偐傜掅偄強傊偱偡偹乯
摟愅塼
丂惓忢側寣塼偵嬤偄揹夝幙傪庡惉暘偲偟偨塼偱擹弅偝傟偨尨塼傪張棟偟偨悈摴悈偱婓庍偟偰嶌傝傑偡丅摟愅巤愝偺
擭娫悈摴悈偺巊梡検偼朿戝側検偱偡丅尰嵼丄廳憘摟愅塼乮悈巁壔僫僩儕僂儉乯偑峀偔巊梡偝傟偰偄傑偡丅巁惈偺
寣塼傪曗惓偡傞傾儖僇儕壔嵻偲偟偰丄懱偲摨偠廳憘傪梡偄偨塼偱丄摟愅拞偺晄夣側徢忬傪彮側偔偟傑偡丅
丂徍榓係俈乣係俋擭崰偼丄傾僙僥乕僩偲僽僪僂摐偵揹夝幙傪壛偊偨塼偱丄懱廳偑侾倠倗憹壛偱傕侾俀帪娫摟愅偱傕
彍悈偑崲擄偱偟偨丅岠棪傪忋偘傛偆偲僫僩儕僂儉乮尰嵼偼廳憘摟愅塼乯傪巊梡偡傞偲懱撪偵怘墫偑棴傑傝堨悈忬懺偵
側傞偺偱巊偊側偄丅尰嵼偺摟愅帪娫偼係帪娫偱偡丅
丂僔儍儞僩偵懢偄恓偝偟偰恖岺恡憻偱寣塼鄅夁丅乮嵟掅堦擔巐帪娫寣塼鄅夁乯
偱傕丂恖岺摟愅傪庴偗偰傕寣塼偼偒傟偄偵側傞偑嵶朎撪傑偱偼偒傟偄偵偱偒側偄丄乮悢帪娫偱俛倀俶摍偼憹偊偰偔傞乯
丂丂偩偐傜懱偵曄挷偑弌偰偔傞丅乮醳傒丄捝傒丄摍丅兝俀俵俧偺抣偑崅偔側傞丄摟愅偺暃嶌梡偩偦偆偱偡乯
丂丂丂偁偲丂摟愅偺屻僔儍儞僩偐傜戝弌寣側傫偰帠傕桳傝傑偡偹丅乮寣塼傪嬅屌偝偣側偄栻偺塭嬁乯
丂挿擭摟愅傪懕偗偰偄傞偲怱憻偵晧扴偑偐偐偭偰偔傞丄怱憻偑擜傪弌偣偲柦椷偟偰傕恡憻偼偦傟偵摎偊傜傟側偄丄
丂丂丂丂寢壥晄惍柆敪惗丄儁乕僗儊乕僇乕摫擖丅怱憻偵悈偑棴傑傞偲椙偔暦偔丅
仩摟愅姵幰偱偁傞変偑俢桭乮摨媺惗乯偺択榖
乽摟愅摫擖屻偼僇僫儕墯傓偤乿乽晽幾傂偔偲懱挷僈僞僈僞偩悈朿傟偵側傞乿乽懌偺崪恖岺崪偩傛帪乆奜傟傞捝偰乣傫偩乿
乽庰傕偨偽偙傕懡彮傗偭偰傞傛乿 | ![]()
![]()
![]()
 丂撪梕偼姵幰偝傫岦偗偱偼偁傝傑偣傫丄偁傞堛椕娭學幰偐傜乽摐擜昦傪偁傑偔尒偰偄傞曽偵懳偟偰丒丒丒乿
丂偺偍尵梩偲傾僪僶僀僗偵傛傞傕偺偱偡丅丂
偁傞昦堾偺摟愅堛巘偺尵梩
丂恖岺摟愅椕朄傪摫擖偝傟偨姵幰偝傫偺恖惗傪栰媴偱椺偊傞側傜偽乽俀傾僂僩枮椲偲摨偠側偺偱偡乿偲丄
丂僺僢僠儍乕偼姵幰偝傫帺怣丂庣旛偼堛椕僗僞僢僼偲壠懓側偺偱偡偹丅
丂媡揮偝傛側傜儂乕儉儔儞傪懪偨傟偨傜丒丒丒
嵟怴丄擔杮摟愅堛妛夛偺挷嵏
丂俀侽侽侾擭枛偺丄摟愅姵幰憤悢偼俀侾俋丆侾俉俁恖偱丄俀侽侽侾擭偵摟愅傪偼偠傔偨姵幰悢偼俁俁丆俀係俁恖
偱丄巰朣幰悢偼侾俋丆俉俆侽恖偱偡丅摟愅姵幰偼枅擭侾枩恖偢偮憹壛偟偮偯偗偰偄傞挷嵏寢壥偱偡丅
丂侾侽擭埲忋摟愅傪懕偗偰偄傞姵幰偼俆侽丆俁係俆恖丄俇俆嵨埲忋偺姵幰偼係侽亾傪挻偊丄崅楊壔幮夛偼偙偙偵
傕斀塮偝傟偰偄傑偡丅夘岇傪昁梫偲偡傞姵幰丄挿婜擖堾傪昁梫偲偡傞姵幰丄廳暋忈奞偵嬯偟傓姵幰偑憹偊偮偮
偁傝傑偡丅俀侽侽侽擭係寧偐傜夘岇曐尟惂搙偑僗僞乕僩偟傑偟偨偑丄廡俀丄俁夞摟愅偺偨傔捠堾夘彆丄摟愅堛椕
椉曽壜擻側夘岇巤愝側偳偙偺惂搙偱偼幚尰偼偝傟偰偼偄傑偣傫丅
丂挿婜摟愅偵傛傞崌暪徢偼丄崪娭愡忈奞丄昻寣丄恡憻偼寣塼偺惗嶻偵傕怺偔娭傢偭偰偄傞偺偱偡丅崪傕惼偔側傝
恖岺崪傪昁梫偲偟傑偡丄椺偲偟偰偼曕偄偰偄偨偩偗偱崪愜偟恖岺崪偵棅偭偨曽傕偄傑偡丅
丂乽寈崘乿嬤擭偱偼丂摐擜昦傪尨幘姵偲偡傞姵幰偑媫憹偟丄摟愅摫擖姵幰偺侾埵偵側偭偰偄傑偡丅
摟愅乮恖岺恡憻乯偲偼丠丂
丂撪梕偼姵幰偝傫岦偗偱偼偁傝傑偣傫丄偁傞堛椕娭學幰偐傜乽摐擜昦傪偁傑偔尒偰偄傞曽偵懳偟偰丒丒丒乿
丂偺偍尵梩偲傾僪僶僀僗偵傛傞傕偺偱偡丅丂
偁傞昦堾偺摟愅堛巘偺尵梩
丂恖岺摟愅椕朄傪摫擖偝傟偨姵幰偝傫偺恖惗傪栰媴偱椺偊傞側傜偽乽俀傾僂僩枮椲偲摨偠側偺偱偡乿偲丄
丂僺僢僠儍乕偼姵幰偝傫帺怣丂庣旛偼堛椕僗僞僢僼偲壠懓側偺偱偡偹丅
丂媡揮偝傛側傜儂乕儉儔儞傪懪偨傟偨傜丒丒丒
嵟怴丄擔杮摟愅堛妛夛偺挷嵏
丂俀侽侽侾擭枛偺丄摟愅姵幰憤悢偼俀侾俋丆侾俉俁恖偱丄俀侽侽侾擭偵摟愅傪偼偠傔偨姵幰悢偼俁俁丆俀係俁恖
偱丄巰朣幰悢偼侾俋丆俉俆侽恖偱偡丅摟愅姵幰偼枅擭侾枩恖偢偮憹壛偟偮偯偗偰偄傞挷嵏寢壥偱偡丅
丂侾侽擭埲忋摟愅傪懕偗偰偄傞姵幰偼俆侽丆俁係俆恖丄俇俆嵨埲忋偺姵幰偼係侽亾傪挻偊丄崅楊壔幮夛偼偙偙偵
傕斀塮偝傟偰偄傑偡丅夘岇傪昁梫偲偡傞姵幰丄挿婜擖堾傪昁梫偲偡傞姵幰丄廳暋忈奞偵嬯偟傓姵幰偑憹偊偮偮
偁傝傑偡丅俀侽侽侽擭係寧偐傜夘岇曐尟惂搙偑僗僞乕僩偟傑偟偨偑丄廡俀丄俁夞摟愅偺偨傔捠堾夘彆丄摟愅堛椕
椉曽壜擻側夘岇巤愝側偳偙偺惂搙偱偼幚尰偼偝傟偰偼偄傑偣傫丅
丂挿婜摟愅偵傛傞崌暪徢偼丄崪娭愡忈奞丄昻寣丄恡憻偼寣塼偺惗嶻偵傕怺偔娭傢偭偰偄傞偺偱偡丅崪傕惼偔側傝
恖岺崪傪昁梫偲偟傑偡丄椺偲偟偰偼曕偄偰偄偨偩偗偱崪愜偟恖岺崪偵棅偭偨曽傕偄傑偡丅
丂乽寈崘乿嬤擭偱偼丂摐擜昦傪尨幘姵偲偡傞姵幰偑媫憹偟丄摟愅摫擖姵幰偺侾埵偵側偭偰偄傑偡丅
摟愅乮恖岺恡憻乯偲偼丠丂
